LA
ICTERICIA
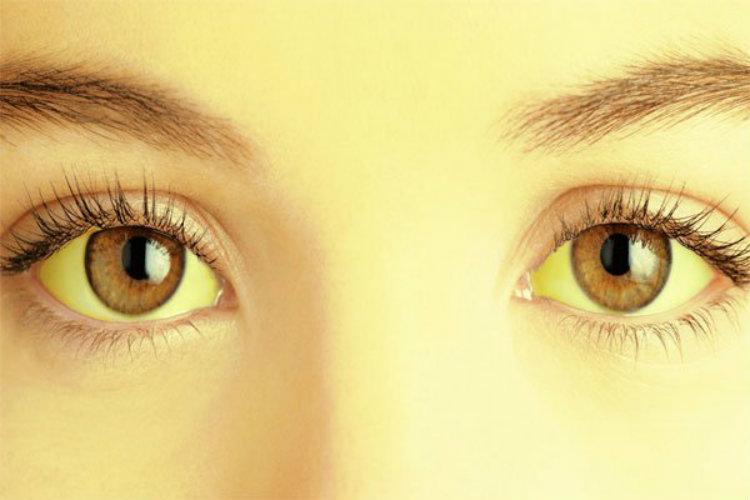
La
ictericia se caracteriza por pigmentación de la piel, mucosas y
esclerótica. Producida por muchas causas, el denominador común es un aumento de
la bilirrubina en la sangre.
El grado de pigmentación varía desde un amarillo claro a una intensa coloración
amarilloverdosa u oscura. El síndrome
puede dividirse sencillamente en ictericia con impedimento al flujo biliar o
sin él.
La producción aumentada o la excreción disminuida de pigmentos
biliares conducen a ictericia sin impedimento
al flujo de bilis.
La ictericia
hemofílica se debe a una sobreproducción de pigmento biliar. Aparece en la
septicemia, anemia perniciosa, hemolítica congénita o adquirida y drepanocítica
y en otras enfermedades con corta supervivencia de los eritrocitos.
La hemolisis exagerada produce un exceso de biliverdina
y, subsiguientemente, bilirrubina, que eleva el nivel sérico de bilirrubina no
conjugada.
La piel tiene un matiz rojizo superpuesto al aspecto
pálido del paciente anémico. La
bilirrubina conjugada no está elevada y no aparece en la orina.
Se forma más urobilinógeno del normal en el intestino y
las haces son de color oscuro. La
resorción de urobilinógeno está aumentada proporcionalmente.
El hígado, probablemente algo lesionado por la anemia,
no puede excretar la totalidad del urobilinógeno, por lo que entonces éste
aparece en la orina.
Una rara forma de ictericia sin impedimentos al flujo
de la bilis es la ictericia por
retenciónen la que no se demuestra hemólisis.
La bilirrubina no conjugada aumenta en la sangre a
causa de que está dificultada su concentración en ella o su conjugación dentro
de las células hepáticas.
Las
heces son de color normal y el urobilinógeno urinario no está
aumentado. Una ictericia por retención grave se manifiesta en sí misma por una
piel con un matiz rojizo. A menudo es familiar y requiere una descripción
ulterior.
La ictericia
crónica idiopática con bilirrubina de reacción inmediata pertenece también
a este grupo, con exceso en el depósito de pigmento hepatocelular (síndrome de
Dubin – Johnson) o sin él (enfermedad de
Rotor).
La ictericia con
impedimento al flujo de bilis es causada por colestasis intrahepática u obstrucción
biliar extrahepática. Esta se explica fácilmente sobre una base mecánica.
Teniendo en cuenta que la degradación de la hemoglobina
no está alterada, se forman cantidades normales de biliverdinglobina y
bilirrubina no conjugada.
Una obstrucción
extrahepática completa se asocia con gran dilatación de los canalículos
biliares y vías biliares intrahepáticas(hidrohepatosis)
y las vías biliares contienen cilindros o tapones de bilis.
El aumento de la presión biliar dificulta la secreción
de bilirrubina conjugada en la bilis. Ella se acumula dentro de las células
hepáticas y, en grados variables, en las vecinas y en las de Kupffer.
Penetra en los espacios sinusoidales y luego en la
corriente sanguínea, directamente o por vía linfática.
El estancamiento de la bilis en las células hepáticas
dificulta la concentración y conjugación de bilirrubina no conjugada, la cual,
a su vez, aumenta también en la sangre.
Además la bilirrubina conjugada puede fluir en sentido
retrógrado a través de los conductillos y vías biliares a la linfa y sangre a
causa del aumento de presión en el sistema biliar.
Ella da una reacción de Van den Bergh inmediata y aparece en la orina. El elevado nivel en
la bilirrubina total se refleja en una intensa ictericia de color verdoso por
la biliverdina.
Al no alcanzar los pigmentos biliares el intestino, no
se forma urobilinógeno y las heces
sonacólicas o de color claro. No se observa urobilinógeno en la orina.
La obstrucción
extrahepática incompleta en contraste con la completa, es causada con mayor
frecuencia por cálculos y estenosis que por tumores.
A menudo es intermitente, con cálculos que actúan como
una válvula esférica. Se observan estasis biliar, distensión de las vías biliares, trastornos del transporte
hepatocelular de bilirrubina, regurgitación de bilirrubina conjugada y
retención de bilirrubina no conjugada, pero en menor grado y se excreta
bilirrubina en la orina.
La piel tiene un color verdoso de ligero a moderado.
Teniendo en cuenta que la bilirrubina se excreta en la bilis, el urobilinógeno
se forma en el intestino, por lo que las heces
se vuelven de color claro, pero no acólicas.
El urobilinógeno urinario aumenta a causa de que la
estasis biliar produce suficiente lesión hepática para impedir la concentración
y transformación hepática del urobilinógeno.
La obstrucción intermitente se caracteriza por la alternancia
de niveles elevados y bajos de urobilinógenos en la orina.
La atresia de las vías biliares más pequeñas o la
esclerosis después de un proceso inflamatorio pueden causar colestasis intrahepática.
Esta se desarrolla más a menudo sin obstrucción
mecánica anatómicamente demostrable.
La
colestasis puede aparecer en todas las formas de hepatitis así como en la cirrosis. Los estudios con microscopio
electrónico indican lesión del aparato secretor de la bilis como causa de
alteraciones funcionales.
Estas son idénticas a los cambios observados en la obstrucción
biliar; sin embargo, la lesión no es inducida por la presión, sino más bien por
lesión primaria de las células
hepáticas.
Las dificultades en la escreción biliar de bilirrubina
conjugada y la interferencia con la concentración o conjugación de bilirrubina
no conjugada aumenta los niveles séricos de ambas formas y provoca reacción de
Van den Bergh inmediata.
La bilirrubina aparece en la orina. Aunque la escreción
de bilirrubina en la bilis está reducida y causa unas heces de color claro, la concentración de urobilinógeno por las
células hepáticas lesionadas está bloqueada, lo que aumenta, por tanto, su
excreción en la orina.
La intensidad del componente colestásico varía
grandemente en la hepatitis y cirrosis, ya que la contribución de la lesión
hepática se modifica también. En ocasiones las
pruebas hepáticas indican claramente que la colestasis puede ser predominante,
pero la biopsia revela hepatitis vírica o alcohólica. En otros casos, sólo se
observa colestasis, como en la hepatitis inducida por fármacos o en ausencia de
una etiología reconocible en la hepatitis vírica.
Las
alteraciones en el metabolismo de los pigmentos biliares
son las mismas que en la forma precedente, aunque usualmente más graves. La
invasión exclusiva del mecanismo secretor de la bilis puede complicarse con
trastornos de las vías y conductillos biliares en los que una posible obstrucción
o más probablemente, una inflamación con
cambios en la permeabilidad conducen a un reflejo de bilirrubina conjugada
y otras sustancias biliares en el torrente sanguíneo.
Esta forma de elevación de la bilirrubina conjugada
resultante en la regurgitación, no puede diferenciarse de la forma colestásica
por pruebas bioquímicas. En ausencia de colestasis, aparece regurgitación en
las primeras fases de la cirrosis biliar primaria y posiblemente en la
obstrucción extrahepática precoz.
En las lesiones celulares hepáticas pueden aparecer
simultáneamente todos los tipos de
ictericia en cualquier forma de combinación. La determinación de la
bilirrubina o urobilinógeno urinario ayuda a su distinción, pero la relación
entre la bilirrubina conjugada y no conjugada sirve de poco en adultos con
niveles de bilirrubina superiores a 6mg %.



